항우울제 상식 3가지
글_박건우(고려대학교 안암병원 신경과)
뇌의 신경세포는 일반적으로 일정 농도의 신경전달물질을 분비하여 기분과 감각, 움직임, 학습 등의 기능을 유지한다. 그러나 심한 우울증이나 양극성 장애가 있는 사람에게서는 이러한 기전이 왜곡되어 있다. 예를 들면, 수용체가 신경전달물질 자극에 적절히 반응하지 않고 그로 인하여 자극 반응이 적절히 일어나지 못한다. 혹은 신경 세포가 신경전달물질을 적게 분비하거나 지나치게 재흡수하여 자극이 전달되어야 할 신경 세포의 수용체에 신경전달물질이 제대로 결합하지 못한다. 이러한 시스템의 왜곡이 기분에 영향을 미칠 수 있다. 이러한 이론에 근거하여 현재까지 우울증의 약물 치료는 신경 전달 물질의 조율에 비중을 두고 연구되어 왔다.
우울증의 원인은 단순하지 않으며, 신경 전달 물질의 불균형이 중요한 위치를 차지하는 것은 분명하지만 유일한 원인은 아니다. 현재의 항우울제는 모든 것을 해결할 수 없다. 신경계질환의 우울증에 대한 치료는 보다 깊은 다양한 원인에 대한 통찰이 필요하며 이를 통해 우울증 발생 기전과 치료에 대한 다양한 접근을 모색할 수 있다. 그럼에도 불구하고 우울증의 치료를 논할 때 항우울제의 역할을 무시할 수 없다.
2017년 신경과 의사들에게 항우울제 치료의 새로운 돌파구가 생겼다. 다른 나라에서 보면 말도 안 되는 이야기이지만 선택적 세로토닌 재흡수 억제제(Selective Serotonin Reuptake Inhibitor; SSRI)가 한정된 몇 가지 질환에서 특별한 제한을 받지 않고 사용할 수 있게 된 것이다. 2017년 이전의 항우울제의 사용 양상은 신경과 학회지에 발표하였으나(J Korean Neurol Assoc 2019; 37: 156-160), 이 원고를 쓰고 있는 2년이 지난 시점에서 신경과 의사의 항우울제 사용량이 증가했는지, SSRI와 같은 선택적 재흡수 억제제의 사용 비율이 증가되었는지 경향을 파악하긴 아직 어렵다. 심사평가원에 자료 요청을 하였으나 분석할 자료가 아직 도착을 안 해 내년 정도 되어야 변화 과정을 발표할 수 있을 것 같다.
본 원고에서는 항우울제에 및 우울증에 대한 3가지 정보를 간단하게 소개하려고 한다.
첫째, 정신과 전문의가 아닌 입장에서 우울증을 선별하고 추적하는데 어떤 척도가 유용한가?
우울증의 진단은 우울증 척도를 이용하여 하는 것은 아님은 계속 강조하고 싶다. 환자가 스스로 하는 보고를 얼마나 믿을 수 있을까?라는 문제는 자기보고척도 개발자에게 항시 중요한 문제였다. 그러나 정신과 수련을 철저히 받지 못한 일반 의사들은 그래도 ‘어떤 척도를 써서 진단에 도움을 받으며, 자신의 치료 효과를 추적할 것인가?’에 대해 관심을 가질 수밖에 없다. 이에 대해 여러 척도를 누군가가 좀 정리해 주었으면 하는 것이 게으른 의사들의 심리인데, 2016년에 미국의 US Preventive Services Task Force(USPSTF)에서 이에 대한 권고 사항을 발표를 하였고, JAMA지에 실려 있으니 참고하기 바란다 (JAMA 2016; 315: 349-50). 요약만 하면, 정신과 전문의가 아닌 입장에서 9문항으로 구성된 환자건강질문지 (9 item Patient Health Questionaire; PHQ9)가 성인에서 우울증을 선별하고 치료 경과를 추적하는데 가장 유용하다고 한다. 80%의 진짜 환자를 확인할 수 있었다고 하면서 선별 검사로 유용하니 이 검사 상에 이상이 확인이 되면 다음 단계로 정확한 우울증 진단을 위한 조치를 하라고 권고하고 있다. PHQ9을 자세히 읽어보면 DSM 우울삽화진단기준과 동일하다는 것을 알 수 있다. 진단 기준에 따라 물어보고 답만 제대로 했다면 당연한 것 아닌가라는 의문이 생기지만, 다른 우울 척도는 이 정도의 정확성이 안 나왔다는 것이다. 물론 신경과 의사들이 가장 많이 쓰는 노인 우울 척도도 노인의 우울증을 진단하는데 권고되고 하고 있지만, 보다 근거를 갖추고 권고되고 있는 PHQ9에 대한 관심이 필요한 것은 사실이다. 학회에서는 이 우울척도검사에 정당한 수가를 받기 위한 노력을 하고 있다.
둘째, 우울증의 효과와 복용지속성은 어떤 항우울제가 더 좋은가?
막상 항우울제를 사용하려 하니 종류도 많고 기전도 너무 복잡하다. 처방을 하려 해도 약 이름이 빨리 떠오르지 않고, 제약회사에서는 자신들의 약이 최고라고 홍보를 한다. 2009년 새로 개발된 약제 12가지를 효능과 환자 순응도를 가지고 비교한 논문이 나온 바 있다(Lancet 2009; 373: 746-58). Citalopram과 sertraline이 효능과 순응도에서 높은 점수를 받아 지금도 이 두 가지 약제가 국내 SSRI시장에서 상당한 매출을 올리고 있다. 그러나 이후 개발된 약들이 너무 다양하며, 다시 한번 효능과 순응도의 비교를 해 주었으면 하였는데, 2018년 드디어 정리판이 발표되었다(Lancet 2018; 391: 1357-66).
총 21개의 항우울제를 비교하는데, 28522개의 문헌, 116477명이 참여한 522개의 임상시험 결과가 network meta-analysis 방식으로 분석되었다. 효능 면에서 모든 항우울제가 위약보다 우수하였다. 약제와 약제 간 효능 비교(head to head comparision) 결과는 agomelatine, amitriptyline, escitalopram, mirtazapine, paroxetine, venlafaxine, 와 vortioxetine 이 다른 항우울제보다 우수하였다. 복용지속성을 볼 수 있는 순응도면에서는 agomelatine, citalopram, escitalopram, fluoxetine, sertraline과 vortioxetine이 다른 항우울제 보다 우수하였다. 효능 면에서 새로운 항우울제가 amitriptyline보다 더 우수하지는 못하였다는 것이 흥미롭다. 물론 부작용 면을 개선하여 출시된 약제들이 향후 시장을 장악하겠지만, 전통적인 SSRI, SNRI가 아닌 agomelatine, mirtazapine, vortioxetine과 같은 약제에 대해 좀 더 관심을 가질 필요가 있다. 이들의 작용 기전에 대해서는 다른 기회에 소개하고자 한다..
셋째, 파킨슨병의 우울증에는 어떤 항우울제가 효과적인가?
그렇다고 모든 신경과 환자에게 같은 항우울제를 처방해야 할 것인가가 또한 고민이 된다. 특히 파킨슨병은 모노아민의 감소가 운동증상 및 비운동증상으로 나타나며, 임상적 증상 표현이 우울증과 구분하기 어려운 점이 있어, 진단과 우울 증상 추적에 어려움이 있다.
<
파킨슨병의 비운동증상에 대해 Movement disorder Society(MDS)에서는 2002년부터 수차례 근거중심고찰을 하고 이를 발표하고 있는데, 올해 1월에 발표된 권고에 사항을 정리해 본다(Mov Disord 2019; 34: 180-198). 효능과 안전도 면에서 모두를 따져 보았을 때 임상적으로 유용하다(clinically useful)고 판단되는 약제는 도파민효현제인 pramipexole, 과 SNRI인 Venlafaxine이다. 그 외 유용할 수 있다고 보는 약제는 TCA약제로 nortriptyline, desipramine, amitriptyline과 전통적 SSRI인 citalopram, sertraline, paroxetine 그리고 fluoxetine이다. 그 외의 약제들은 아직 권고되지 않는다. 약물 이외의 치료로 반복경두개자기자극술(rTMS)와 인지행동치료가 효과가 있을 가능성이 있다고 권고된다.
이번 권고가 이전과 다른 점은 amitriptyline이 앞서 서술한 우울증 약제 비교 논문에서 효능이 높은 것으로 다시 판정되어 유용가능(possibly useful)한 약제로 분류된 것이다. 기존에 가장 많이 사용된 4가지 종류의 SSRI가 유용 가능으로 자리를 잡았고, 그리고 비약물학적 치료를 이번 권고에 포함시켜 rTMS와 인지행동치료가 유용 가능한 중재로 권고된 것이다.
신경과 의사라고 항우울제에 관심이 없다면, 병만 보고 사람을 안 보는 의사의 모습과 무엇이 다를까? 뇌의 신비와 기능에 대해 전문가라고 하면서 정신과 행동에 대해 무관심한 태도 또한 경계를 해야 한다. 이제 우울증과 항우울제에 대한 이야기는 상식이 되어야 한다.
군발두통의 치료의 최신지견
글_조수진 (한림대학교 동탄성심병원 신경과)
군발두통은 편측성, 자율신경증상, 극심한 두통이 특징적으로 반복되는 원발두통 증후군이다(진단링크 56페이지 http://www.headache.or.kr/world/file/ICHD_III_beta_Korean+Version2.pdf). 1년 유병율은 약 0.1%이고, 국내 초진 두통환자 중 약 0.1%를 차지한다. 국내환자 자료에 의하면 평균 군발기간 6-8주 동안 하루 2회의 군발두통이 있고, 약 8회 군발기를 보고하였다. 만성군발두통은 1년에 3개월 이상의 연속된 관해기 없이 군발두통이 재발하며, 국내 군발두통환자의 약 5%가 이에 해당된다.
군발두통에 의한 부담은 심각하고, 직업부담이나 자살충동이 증가하므로, 군발기가 시작되면 초기부터 급성기 치료와 예방치료를 동시에 시행하여야 한다. 군발두통 진료지침으로는 2016년 미국두통학회의 권고안과, 2006년 유럽신경과연합회(European Federation of Neurological Society)의 권고안이 있다. 급성기 치료는 작용이 신속한 비경구 치료의 역할이 중요하고, 2018 년 4월 비침습적 미주신경자극기 Gamacore 가 삽화군발두통 급성기 치료로, 동년 11월에 군발두통에 대한 예방치료로 승인을 받았다. 2019년 6월 CGRP 항체인 Emgality (galcanezumab) 피하주사제가 삽화군발두통의 예방치료에 대한 FDA승인을 받았다.
급성기 치료
1. 트립탄제
군발두통의 지속시간은 15분에서 180분이고, 우리나라 군발두통의 지속시간은 평균 100분이다. 따라서 sumatriptan 피하주사와, zolmitriptan, sumatriptan 비강흡입제가 효과적이지만, 국내에서는 유통되지 않고 Zolmitriptan 5mg 경구 복용이 국내에서 가능한 치료선택제이다. Zolmitriptan 5mg의 복용 30분내에 56.5%의 환자가 약한 통증이나 무통 상태가 되고, 39.8% 환자가 개선된다. 작용시간이 빠른 sumatriptan 50mg, almotriptan 12.5mg, zolmitriptan 2.5mg도 사용할 수 있는 대안이다. 후향적 분석에 의하면 sumatriptan 복용시 71.4%, zolmitriptan 복용시 63.7% 환자가 중등도 이상의 개선효과가 있다.
군발두통 환자의 약 55~81%는 군발두통 발생 10-20분전 집중력저하, 정서변화, 국소 통증이나 자율신경증상이 선행한다. 군발두통의 선행증상이 있을 때 트립탄제 등을 복용하는 것이 보다 효과적일 수 있으나 약물과용에 대한 주의가 필요하다.
2. 산소흡입
산소치료는 군발두통의 통증개선에 효과적이고, 제일 먼저 권고되는 급성기 치료이다. 100%산소를 6-12리터로 비재호흡마스크로 15분이상 흡입하면 두통발작의 56-78%에서 통증이 해소된다. 산소흡입을 위하여 환자들은 가정용 산소를 구비하거나 응급실을 내원하여야 한다. 환자들이 응급실 진료에서 적합한 산소치료를 받을 수 있도록 군발두통의 진단명과 산소치료방법을 명시한 서류를 제공하는 것이 좋다.
군발두통환자에 대한 가정산소치료는 일본, 미국, 유럽 여러 나라에서 보험지원을 받지만, 국내 군발두통환자에 대한 지원은 없다(국내산소급여는 호흡기질환자를 중심으로 산소발생기를 기반으로 가정산소급여가 지원된다.) 국내에서 사용 가능한 산소발생기는 분당 5리터의 산소를 발생시키므로 2개를 연결하여 산소를 흡입하면 도움이 될 수 있다. 가정용 산소치료를 위한 안내문은 식품의약품안전처에서 제공하며 (산소공급기 및 의료용 산소발생기 안정사용에 대한 리플릿 http://www.mfds.go.kr/brd/m_464/view.do?seq=33001), 산소충전업소를 확인하여 재충전하도록 설명한다.
3. Noninvasive vagus nerve stimulation (gammaCore)
군발두통에 대한 급성기 치료효과는 ACT1 ACT2연구(Acute treatment of cluster headache)로 진행되었다. 비침습적 미주신경 자극은 오른쪽 목에 2분 자극 3번(1분의 중간 휴식시간 포함)으로 총 8분 치료시간으로 시행하였고, 치료 시작 15분 후 0-5의 통증척도에서 무통(0)이나 경도 통증(1)이면 효과가 있다고 평가하였다. 진통 효과는 삽화군발두통 환자에서 관찰되었고, 휴대성이 좋고, 협심증 등 트립탄 금기인 환자에게 유용하리라 기대된다.
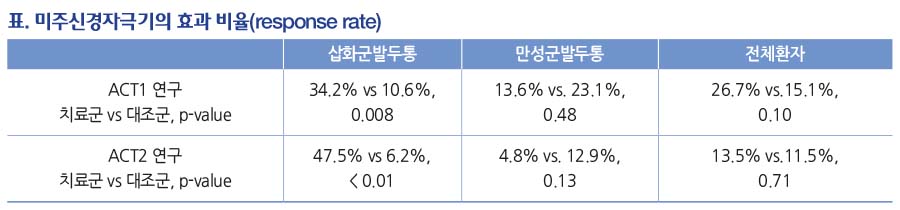
4. 그 외 약제
4%, 10% 리토카인 스프레이가 군발두통 급성발작에 도움이 될 수 있으나, 외래 처방이 어렵다. 사용에 대한 주의가 필요하여 병동 비치 약물로 입원 환자에서 선택적으로 사용할 수 있다.
예방치료
예방약제의 선택은 예상되는 군발기간, 군발두통의 통증빈도 등을 고려하여 결정한다. 일반적으로 verapamill을 일차 예방약으로 시작하며, 단기 예방이나 경구예방약제의 효과가 발생까지의 기간을 고려하여 스테로이드 치료를 시행한다.
1. 스테로이드
후두하 스테로이드 주사는 권고 수준이 높은 단기예방치료이며, 스테로이드제의 종류와 용량에 따라 효과가 차이가 날 수 있다. 동측 혹은 양측 대후두신경부위에 주사하며, 1-2주 간격으로 추가할 수 있다. 약제에 따라 0.1% 정도의 탈모 위험이 있다.
경구스테로이드제로 프레드니손을 하루 60-80mg 시작하여 1-2주 사이에 감량하여 중단한다. 고혈당, 위궤양에 대한 주의가 필요하고, 2회 이상 반복시는 골괴사 위험도 평가 및 주의가 필요하다.
2. Verapamil
심전도 시행하고, 80mg 하루 3번 복용으로 시작하여 효과에 따라 1-2주 간격으로 증량한다. 효과가 미흡하면 360~480mg까지 증량할 수 있고, 그 이상 증량시는 심전도 재확인이 필요하다. 변비가 흔히 동반되므로 초기부터 변비약을 같이 처방할 수 있고, 잇몸비대, 무력감 등에 대한 설명이 필요하다.
3. 기타약제
일차 약제에 대한 예방 효과가 미흡할 때 변경 혹은 추가한다. 리튬을 하루 300 mg으로 시작하여 1주간격으로 600-900mg으로 증량할 수 있으며, 만성군발두통에서 주로 효과가 보고되었다. 목표혈중농도는 0.4~0.8mEq/L이고, 떨림 등 다양한 부작용이 있다. 탈수시 위험이 증가하므로 수분섭취를 권장하고, 장기 사용시 신기능, 갑상선검사 등 주의가 필요하다. 토피라메이트 50-200mg, 멜라토닌 10 mg 등을 예방치료로 추가할 수 있다.
4. 비침습미주신경자극술 (Non-invasive vagus nerve stimulation, gammaCore)
만성군발두통에 대한 4주간의 임상연구(PREVA, prevention and acute treatment of chronic cluster headache)에서 기존 약물치료에 추가로 gammaCore 치료를 추가하였다. 미주신경자극은 우측 목(미주신경부위)에 2분동안 (5분 간격으로) 3번 자극을 하루 2회 반복하여 총 6회 시행하였고, 통증시 있을 때 추가 3회 자극이 허용되었다. gammaCore 치료군은 두통횟수, 50%개선, 진통제 사용, 산소 치료 감소효과가 보고되었다.
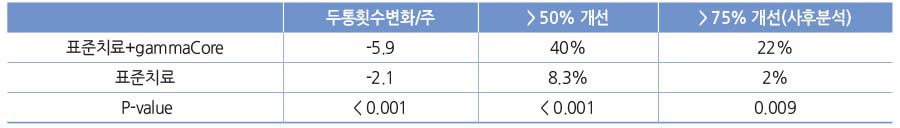
5. Engality (galcanezumab) (Non-invasive vagus nerve stimulation, gammaCore)
Calcitonin gene-related peptide (CGRP)에 대한 인간단클론항체(Humanized monoclonal antibody)인 galcanezumab (상품명 Emgality, 편두통 예방약제 19년 9월 한국 승인, 반감기 28일)는 군발두통 예방약제로 효과가 있다. 과거 평균 6주 이상의 군발기를 경험한 환자를 대상으로 galcanezumab 300mg을 4주 간격으로 2회 피하 주사하였고, 주사 3주차에 두통횟수가 치료군에서 주당 8.7회 감소하였고, 두통빈도가 50% 이하로 감소한 비율은 71%였다(위약은 3.5회 감소, 53%). 다른 편두통 연구처럼 연구군의 탈락율이 8%로 위약군의 21%보다 낮고, 주사부위 통증을 빼면 위약군과 차이가 나는 부작용은 없었다. 미국에서 군발두통의 예방약제로 최초로 승인된 약제이며, 다른 예방약 없이 galcanezumab 단일 효과이므로 그 의미가 더 크다.
그 외 예방치료로 난치성 만성군발두통 환자에게 접형구개절자극기, 후두신경자극기, 시상하부자극기 등의 침습적 치료를 선택적으로 고려할 수 있다.
결어
군발두통은 관해와 재발이 반복되므로, 군발기의 치료효과를 정리하여 다음 군발기를 대비할 수 있도록 알려주는 것이 좋다. 음주와 흡연 등은 군발두통 환자에서 흔히 관찰되며, 국내 환자분석에 의하면 흡연이 군발두통의 임상양상이나, 만성군발두통으로 진행에 영향을 줄 수 있었다. 또한 고혈압, 고지혈증, 협심증, 뇌경색의 위험이 1.7~4.0배까지 높게 보고되므로, 혈관성 위험인자에 대한 관리가 권고된다.
**참고문헌**
1. Gaul C, Diener HC, Silver N, et al. (2016). Non-invasive vagus nerve stimulation for PREVention and Acute treatment of chronic cluster headache (PREVA): A randomised controlled study. Cephalalgia. 36:534-546.
2. Goadsby PJ, Dodick DW, Leone M, et al. (2019). Trial of Galcanezumab in Prevention of Episodic Cluster Headache. N Engl J Med. 381:132-141
(http://lps3.www.nejm.org.libproxy.hallym.or.kr/doi/full/10.1056/NEJMoa1813440?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub=pubmed)
3. Robbins MS, Starling AJ, Pringsheim TM, et al. (2016). Treatment of Cluster Headache: The American Headache Society Evidence-Based Guidelines. Headache. 56:1093-1106.
4. Silberstein SD, Mechtler LL, Kudrow DB, et al. (2016). Non-Invasive Vagus Nerve Stimulation for the ACute Treatment of Cluster Headache: Findings From the Randomized, Double-Blind, Sham-Controlled ACT1 Study. Headache. 56:1317-1332.
5. Goadsby PJ, de Coo IF, Silver N, et al. (2018). Non-invasive vagus nerve stimulation for the acute treatment of episodic and chronic cluster headache: A randomized, double-blind, sham-controlled ACT2 study. Cephalalgia. 38:959-969.


























